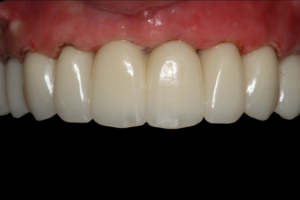
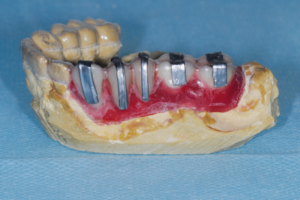
Sérgio Scombatti destaca opções eficazes como substitutos ósseos para elevação do assoalho do seio maxilar.
A instalação de implantes osseointegráveis na região posterior de maxila constitui um desafio clínico em pacientes que possuem rebordos alveolares residuais com altura óssea reduzida. A diminuição da disponibilidade óssea nessa região decorre fundamentalmente da reabsorção alveolar fisiológica pós-exodontia e da pneumatização progressiva dos seios maxilares, ocasionando perdas verticais consideráveis.
No sentido de contornar esse desafio, a cirurgia de levantamento de seio maxilar foi proposta na década de 1970, tendo sido aprimorada com o uso de enxertos ósseos nos anos subsequentes1-2. Durante muitos anos, o osso autógeno foi utilizado como material de escolha nos procedimentos de enxertia, devido às suas propriedades osteogênicas, osteocondutoras e osteoindutoras. No entanto, sua utilização está associada a uma maior morbidade cirúrgica e ao tempo transoperatório aumentado, em razão da necessidade de haver um leito ósseo doador intra ou extrabucal3-7.
Nos dias atuais, a busca por substitutos ósseos que promovam formação óssea em quantidade e qualidade adequadas para a instalação e longevidade de implantes osseointegráveis tornou-se alvo dos trabalhos de investigação científica. Esses substitutos ósseos são utilizados no intuito de propiciar um ambiente osteocondutor, funcionando como um verdadeiro arcabouço para a formação de osso novo. Biomateriais de origem homógena (originados de indivíduos da mesma espécie), xenógena (indivíduos de espécies diferentes) e aloplástica (sintéticos) têm sido empregados clinicamente nas cirurgias de levantamento de seio maxilar.
Os ossos homógenos encontram-se disponíveis nas formas de enxerto ósseo fresco congelado (fresh frozen bone allograft – FFBA), enxerto ósseo liofilizado (freeze dried bone allograft – FDBA) e enxerto ósseo liofilizado desmineralizado (demineralized freeze dried bone allograft – DFDBA). No Brasil, desde 2005, este substituto ósseo pode ser obtido a partir de bancos de tecidos musculoesqueléticos espalhados pelo País. O material pode ser solicitado em partículas ou em blocos corticais, córtico-esponjosos ou esponjosos, ficando a escolha a critério do cirurgião. Recentemente, estudos clínicos mostraram que o uso desse enxerto nas cirurgias de levantamento de seio maxilar está associado à manutenção volumétrica em longo prazo do osso neoformado, possibilitando a instalação de implantes com alta taxa de sobrevivência8-13.
Outra opção eficaz como substituto ósseo para preenchimento de seios maxilares elevados são os biomateriais aloplásticos ou sintéticos, representados fundamentalmente pela associação entre a hidroxiapatita (HA) e o beta fosfato tricálcio (b-TCP). A composição desses biomateriais combina a estabilidade volumétrica e resistência mecânica da HA com a reabsorção acelerada do (b-TCP)14-15. Comercialmente, encontram-se disponíveis na forma de grânulos ou de pastas injetáveis. No ano passado, um estudo clínico randomizado avaliou comparativamente a eficácia de um enxerto aloplástico (60% HA / 40% b-TCP) em relação ao osso bovino inorgânico. Os autores observaram, por meio de análises microtomográficas e histomorfométricas, que os materiais de enxertia apresentavam osteocondutividades similares e uma taxa de sobrevivência de implantes de 100% após um período de acompanhamento de 21 meses16.
Considerado o substituo ósseo mais estudado e empregado para cirurgia de levantamento de seio maxilar nos últimos anos, o osso bovino mineral inorgânico (OBMI) é o principal exemplo de biomaterial de origem xenógena. O OBMI é constituído basicamente de hidroxiapatita natural inorgânica de reabsorção lenta, podendo ser encontrado comercialmente na forma de grânulos ou em blocos. Sua constituição porosa e a liberação de íons Ca2+ e PO43- favorecem a angiogênese e a adsorção de proteínas e células importantes para a formação óssea17-20. Estudos clínicos e experimentais comparativos entre o OBMI puro e o osso autógeno nas cirurgias de levantamento de seio maxilar demonstraram não haver diferença entre os grupos com relação à quantidade e qualidade de osso neoformado, permitindo a instalação de implantes osseointegráveis com altas taxas de sucesso21-23. Mais recentemente, um estudo clínico prospectivo mostrou que a adição da fibrina rica em plaquetas e leucócitos (L-PRF) ao OBMI pode acelerar o processo de neoformação óssea nas cirurgias de levantamento seio maxilar, possibilitando a instalação de implantes osseointegráveis mais precocemente, após um período de quatro meses24. As Figuras 1 a 10 exemplificam a utilização do L-PRF associado ao OBMI em uma cirurgia de levantamento de seio maxilar.
Referências
- Tatum Jr. H. Maxillary and sinus implant reconstructions. Dent Clin North Am 1986;30(2):207-29.
- Boyne PJ, James RA. Grafting of the maxillary sinus floor with autogenous marrow and bone. J Oral Surg 1980;38(8):613-6.
- Donovan MG, Dickerson NC, Mitchell JC. Calvarial bone harvest and grafting techniques for maxillary and mandibular implant surgery. Atlas Oral Maxillofac Surg Clin North Am 1994;2(2):109-22.
- Nkenke E, Weisbach V, Winckler E, Kessler P, Schultze-Mosgau S, Wiltfang J et al. Morbidity of harvesting of bone grafts from the iliac crest for preprosthetic augmentation procedures: a prospective study. Int J Oral Maxillofac Surg 2004;33(2):157-63.
- Nkenke E, Schultze-Mosgau S, Radespiel-Tröger M, Kloss F, Neukam FW. Morbidity of harvesting of chin grafts: a prospective study. Clin Oral Implants Res 2001;12(5):495-502.
- Nowzari H, Aalam AA. Mandibular cortical bone graft part 2: surgical technique, applications, and morbidity. Compend Contin Educ Dent 2007;28(5):274-80 (quiz 281-2).
- Von Arx T, Häfliger J, Chappuis V. Neurosensory disturbances following bone harvesting in the symphysis: a prospective clinical study. Clin Oral Implants Res 2005;16(4):432-9.
- Kolerman R, Nissan J, Rahmanov M, Vered H, Cohen O, Tal H. Comparison between mineralized cancellous bone allograft and an alloplast material for sinus augmentation: a split mouth histomorphometric study. Clin Implant Dent Relat Res 2017;19(5):812-20.
- Kolerman R, Samorodnitzky-Naveh GR, Barnea E, Tal H. Histomorphometric analysis of newly formed bone after bilateral maxillary sinus augmentation using two different osteoconductive materials and internal collagen membrane. Int J Periodontics Restorative Dent 2012;32(1):21-8.
- Sehn FP, Dias RR, Santos TS, Silva ER, Salata LA Chaushu G et al. Fresh-frozen allografts combined with bovine bone mineral enhance bone formation in sinus augmentation. J Biomater Appl 2015;29(7):1003-13.
- Xavier SP, Silva ER, Kahn A, Chaushu L, Chaushu G. Maxillary sinus grafting with autograft versus fresh-frozen allograft: a split-mouth evaluation of bone volume dynamics. Int J Oral Maxillofac Implants 2015;30(5):1137-42.
- Xavier SP, Dias RR, Sehn FP, Kahn A, Chaushu L, Chaushu G. Maxillary sinus grafting with autograft vs. fresh frozen allograft: a split-mouth histomorphometric study. Clin Oral Implants Res 2015;26(9):1080-5.
- Xavier SP, Santos TS, Sehn FP, Silva ER, Garcez-Filho JA, Martins Filho PRS. Maxillary sinus grafting with fresh frozen allograft versus bovine bone mineral: a tomographic and histological study. J Craniomaxillofac Surg 2016;44(6):708-14.
- Malard O, Bouler JM, Guicheux J, Heymann D, Pilet P, Coquard C et al. Influence of biphasic calcium phosphate granulometry on bone ingrowth, ceramic resorption, and inflammatory reactions: preliminary in vitro and in vivo study. J Biomed Mater Res 1999;46(1):103-11.
- Mangano C, Perrotti V, Shibli JA, Mangano F, Ricci L, Piattelli A et al. Maxillary sinus grafting with biphasic calcium phosphate ceramics: clinical and histologic evaluation in man. Int J Oral Maxillofac Implants 2013;28(1):51-66.
- Oh JS, Seo YS, Lee GJ, You JS, Kim SG. A comparative study with biphasic calcium phosphate to deproteinized bovine bone in maxillary sinus augmentation: a prospective randomized and controlled clinical trial. Int J Oral Maxillofac Implants 2019;34(1):233-42.
- Manfro R, Fonseca FS, Bortoluzzi MC, Sendyk WR. Comparative, histological and histomorphometric analysis of three anorganic bovine xenogenous bone substitutes: Bio-Oss, Bone-Fill and Gen-Ox Anorganic. J Maxillofac Oral Surg 2014;13(4):464-70.
- Accorsi-Mendonça T, Conz MB, Barros TC, de Sena LA, Soares GA, Granjeiro JM. Physicochemical characterization of two deproteinized bovine xenografts. Braz Oral Res 2008;22(1):5-10.
- Ayna M, Açil Y, Gulses A. Fate of a bovine-derived xenograft in maxillary sinus floor elevation after 14 years: histologic and radiologic analysis. Int J Periodontics Restorative Dent 2015;35(4):541-7.
- do Desterro FP, Sader MS, Soares GDA, Vidigal Jr. JM. Can inorganic bovine bone grafts present distinct properties? Braz Dent J 2014;25(4):282-8.
- Jensen T, Schou S, Stavropoulos A, Terheyden H, Holmstrup P. Maxillary sinus floor augmentation with Bio-Oss or Bio-Oss mixed with autogenous bone as graft in animals: a systematic review. Int J Oral Maxillofac Surg 2012;41(1):114-20.
- Lee DZ, Chen ST, Darby IB. Maxillary sinus floor elevation and grafting with deproteinized bovine bone mineral: a clinical and histomorphometric study. Clin Oral Implants Res 2012;23(8):918-24.
- Schmitt CM, Moest T, Lutz R, Neukam FW, Schlegel KA. Anorganic bovine bone (ABB) vs. autologous bone (AB) plus ABB in maxillary sinus grafting. A prospective non randomized clinical and histomorphometrical trial. Clin Oral Implants Res 2015;26(9):1043-50.
- Pichotano EC, de Molon RS, de Souza RV, Austin RS, Marcantonio E, Zandim-Barcelos DL. Evaluation of L-PRF combined with deproteinized bovine bone mineral for early implant placement after maxillary sinus augmentation: a randomized clinical trial. Clin Implant Dent Relat Res 2019;21(2):253-62.
Coordenação:
Sérgio Luís Scombatti
Doutor em Periodontia – FOB/USP; Livre-docente em Periodontia e professor do Depto. de CTBMF e Periodontia Forp–USP.
Orcid: 0000-0002-6199-7348.
Autores convidados:
Samuel Porfírio Xavier
Professor associado livre-docente do Depto. de CTBMF e Periodontia – Forp/USP.
Erick Ricardo Silva
Especialista, mestre e doutor em CTBMF – Forp/USP; Professor do curso de graduação em Odontologia – Unifran/Cruzeiro do Sul.