Evidências da literatura sugerem que a PRF é capaz de diminuir a infecção após exodontias e limitar as alterações dimensionais após a perda dentária.
O tratamento com implantes dentários é previsível, com ótimos resultados em longo prazo. Porém, quando um dente é perdido, o processo alveolar sofre remodelação1. A magnitude dessa remodelação pode dificultar ou mesmo impedir a instalação do implante no posicionamento tridimensional ideal. Nessas situações, é necessário recorrer a técnicas reconstrutivas que podem envolver tanto o osso quanto os tecidos moles.
A terapia regenerativa em Odontologia abrange a reposição e/ou regeneração dos tecidos orais alterados por trauma ou doença. As últimas décadas têm mostrado uma mudança de paradigma na Odontologia, com o crescimento de procedimentos minimamente invasivos e buscando adotar conceitos da Medicina Regenerativa e Bioengenharia, com a expectativa de alcançar uma reconstrução mais previsível e estratégica, tanto para tecidos moles quanto para rebordo ósseo. Várias opções de abordagens têm sido propostas, incluindo o uso de biomateriais, terapias celulares e fatores de crescimento, visando prevenir a reabsorção e/ou aumentar o osso alveolar e os tecidos moles.
Uma primeira geração de hemoderivados para uso em Odontologia foi apresentada no final da década de 1990. Os autores propuseram que o plasma rico em plaquetas (PRP) reunia pelo menos três fatores de crescimento: fator de crescimento derivado de plaquetas (PDGF), fator de crescimento transformante beta 1 (TGFβ1) e fator de crescimento transformante beta 2 (TGFβ2). O PRP é composto em mais de 95% de plaquetas, que ativamente secretam fatores de crescimento para iniciar o processo de cicatrização e estimular a secreção de outros fatores de crescimento que favorecem a adesão celular, proliferação e migração de diversas células2.
No mesmo período, um segundo concentrado plaquetário com princípios semelhantes também utilizando anticoagulantes era formulado: o plasma rico em fatores de crescimento (PRGF)3. Porém, alguns fatores limitaram o uso do PRP e do PRGF.
O processamento era mais demorado e complexo, requerendo duas centrifugações. O sangue periférico era colhido em frascos com anticoagulante e submetido a uma primeira centrifugação mais suave, para separar o plasma dos eritrócitos. Depois, a fração do plasma era submetida a uma segunda centrifugação mais forte para separar as plaquetas do plasma pobre em plaquetas (PPP). Era então colhida a porção mais inferior do PPP, onde estão as plaquetas e os leucócitos. Sua ativação requeria o uso de trombina bovina ou cloreto de cálcio. Essa ativação fazia com que os fatores de crescimento fossem liberados muito rapidamente e por um curto período, diminuindo o seu potencial para estimular a formação óssea. Essas limitações, além das questões legais que essa manipulação envolvia, levaram ao desenvolvimento de uma segunda geração de concentrados plaquetários, produzida de forma totalmente autóloga, denominada fibrina rica em plaquetas (PRF)4.
A PRF foi inicialmente descrita em 2000, para uso específico em cirurgia maxilofacial5. A estrutura do coágulo na PRF, devido à formação natural, sem o uso de anticoagulante, retém um grande número de citocinas e fatores de crescimento, como o PDGF, TGFβ1, TGFβ2, Fator de Crescimento Semelhante à Insulina (IGF) e Fator de Crescimento Endotelial Vascular (VEGF), em uma estrutura tridimensional que favorece a lenta e contínua liberação desses fatores, além de favorecer a migração celular6. Ainda, os neutrófilos aprisionados na fibrina coagulada agem eliminando bactérias e patógenos da ferida por fagocitose e produzindo enzimas digestivas7.
As propriedades angiogênicas da PRF podem ser explicadas pela estrutura tridimensional da matriz de fibrina, que retém uma grande quantidade de fatores de crescimento e citocinas simultaneamente embebidas nessa matriz. Devido às potenciais ações desses fatores de crescimento e citocinas da PRF no processo cicatricial, alguns estudos têm apontado as vantagens da associação da PRF com diferentes procedimentos regenerativos, tanto para tecidos duros quanto moles8.
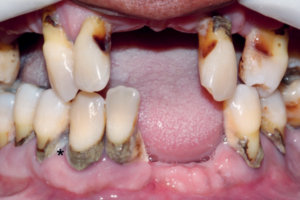
Neste caso clínico, a paciente apresenta histórico de cirurgia de remoção do elemento 23 incluso, com consequente perda do elemento 24 durante o procedimento cirúrgico. Também já havia sido submetida a uma cirurgia de enxerto ósseo autógeno em bloco para ganho em altura, sem sucesso, devido à exposição e perda do bloco. No exame tomográfico, foi possível constatar perda óssea em altura e espessura nas regiões do 23 e do 24. Foi realizado um procedimento de aumento ósseo com tela de titânio prototipada (ReOss – Filderstadt, Alemanha). A tela foi preenchida com hidroxiapatita sintética (Alobone Poros, Osseocon Biomateriais – Rio de Janeiro), protegida por uma membrana de colágeno de reabsorção lenta (BioGide – Geistlich, Suíça).
Para permitir o fechamento primário, foi realizado um retalho modificado com tecido conjuntivo do palato. Quatro membranas de PRF foram usadas entre a tela de titânio e o retalho para tirar proveito dos fatores de crescimento e suas propriedades angiogênicas, favorecendo a cicatrização do retalho e, consequentemente, diminuindo a possibilidade de exposição da tela. A cicatrização ocorreu sem complicações e, após oito meses, o enxerto foi reaberto, a tela removida e pôde-se observar o sucesso do procedimento realizado, sendo instalados implantes na região enxertada por cirurgia guiada. A combinação da PRF com técnicas regenerativas tem se mostrado promissora para o reparo de defeitos infraósseos e de furca, assim como para recobrimento radicular de tecidos moles em recessões gengivais.
Além disso, evidências da literatura sugerem que a PRF é capaz de diminuir a infecção após exodontias e limitar as alterações dimensionais após a perda dentária. Em relação à regeneração de defeitos ósseos (ROG e levantamento de seio), mais estudos são necessários para uma validação. A facilidade de obtenção e manuseio, baixo custo e sua origem autóloga fazem da PRF um ótimo biomaterial que vale uma investigação aprofundada em uma variedade de procedimentos cirúrgicos em Odontologia9-10.
Referências
1. Schropp L, Wenzel A, Kostopoulos L, Karring T. Bone haling and soft tissue contour changes following single tooth extraction: a clinical and radiographic 12-month prospective study. Int J Periodontics Restorative Dent 2003;23(4):313-23.
2. Marx RE. Platelet-rich plasma: evidence to support its use. J Oral Maxillofac Surg 2004;62(4):489-96.
3. Anitua E. Plasma-rich in growth factors: preliminary results of use in the preparation of future sites for implants. Int J Oral Maxillofac Implants 1999;14(4):529-35.
4. Dohan DM, Choukroun J, Diss A, Dohan SL, Dohan AJJ, Mouhyi J et al. Platelet-rich fibrin (PRF): a second-generation platelet concentrate. Part I: technological concepts and evolution. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101(3):37-44.
5. Choukroun J, Adda F, Schoeffler C, Vervelle A. Une opportunité en paro-implantologie: le PRF. Implantodontie 2000;42:55-62.
6. Dohan DM, Choukroun J, Diss A, Dohan SL, Dohan AJJ, Mouhyi J et al. Platelet-rich fibrin (PRF): a second-generation platelet concentrate. Part II: platelet-related biological features. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101(3):45-50.
7. Dohan DM, Choukroun J, Diss A, Dohan SL, Dohan AJJ, Mouhyi J et al. Platelet-rich fibrin (PRF): a second-generation platelet concentrate. Part III: leucyte activation: a new feature for platelet concentrates? Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006;101(3):52-5.
8. Miron RJ, Zucchelli G, Pikos MA, Salama M, Lee S, Guillemette V et al. Use of platelet-rich fibrin in regenerative dentistry: a systematic review. Clin Oral Implant Res 2017;21(6):1913-27.
9. Strauss JF, Stähli A, Gruber R. The use of platelet-rich fibrin to enhance the outcomes of implant therapy: a systematic review. Clin Oral Implant Res 2018;29(suppl.18):6-9.
10. Canellas JVS, Medeiros, PJD, Figueiredo CMS, Fischer RG, Ritto FG. Platlet-rich fibrina in oral surgical procedures: a sistematic review and meta-analysis. Int J Maxillofac Surg 2019;48(3):395-414.
Eduardo Cláudio Lopes de Chaves e Mello Dias
Doutor em Implantodontia – São Leopoldo Mandic; Mestre e especialista em Implantodontia – Unigranrio; Coordenador dos cursos de mestrado e especialização em Implantodontia – São Leopoldo Mandic, unidade Vila Velha/ES.
Hélio Ricardo Ferraz Cardoso Coelho
Mestrando e especialista em Implantodontia – São Leopoldo Mandic; Especialista em Odontologia do Trabalho.