Matéria de capa da revista ImplantNews debate a associação entre a saúde oral e a condição sistêmica, que testemunhou uma revolução na Odontologia.
O AMBIENTE BUCAL E A SAÚDE GERAL
A saúde começa pela boca (e pela digestão). Ao redor de quatro a seis semanas de gestação do feto, sinais bioquímicos fazem com que a membrana bucofaríngea seja rompida, dando comunicação do meio externo (epiderme) para o meio interno (endoderme), condutor principal do sistema digestivo. A cavidade bucal das crianças que vieram ao mundo sob parto normal herda as bactérias do canal vaginal materno. No ambiente bucal, é possível encontrarmos mais de 700 espécies (patogênicas ou não). Independentemente dos sistemas de defesa encontrados na saliva (imunoglobulinas, lisozima e o sistema complemento), os microrganismos sobrevivem, proliferam e vivem em comunidades. Nosso intestino também possui bactérias para digerir as fibras alimentares.
A Odontologia é uma especialidade da Medicina e, como tal, existe uma relação com a saúde geral. Pacientes soropositivos possuem manifestações bucais típicas. Gestantes com doença periodontal podem ter partos prematuros e bebês com baixo peso ao nascer. O uso endovenoso dos bifosfonatos na terapia contra o câncer possui efeitos bucais preocupantes. Infecções de garganta não identificadas são verdadeiros reservatórios para infecções do trato respiratório ou atuam como focos letais em pacientes que necessitam de cirurgia ortognática. O diabetes mellitus não controlado influencia negativamente qualquer tratamento odontológico. O uso de receptadores seletivos de serotonina (SSRI) interfere no processo de remodelação óssea e pode gerar a perda dos implantes dentários. Por fim, algumas doenças mentais teriam seus mecanismos explicados pela presença de bactérias e fatores de virulência.
Assim, nos últimos anos, a associação entre doenças bucais e condições sistêmicas testemunhou uma revolução. O mecanismo proposto agora se chama disbiose, um desequilíbrio entre bactérias boas e más que prejudica o ser humano. Essas interações encontram-se no contexto do eixo boca- -intestino-cérebro-ossos (oro-gut-brain-bone-axis) que, sob influência de diversos produtos bacterianos e hormonais, expõe os mecanismos inflamatórios como atores principais na associação entre a saúde bucal e a saúde sistêmica.
Nesta edição, também apresentamos o suplemento especial ilustrado sobre aspectos moleculares e imunológicos da doença periodontal. Na próxima edição, destacaremos as ciências ômicas (lipidômica, proteômica, transcriptoma e metabolômica), que conseguem estabelecer em tempo real como as bactérias interagem, o que produzem e seus resultados nos tecidos gengivais e no resto do corpo humano.
MANIFESTAÇÕES BUCAIS DAS DOENÇAS SISTÊMICAS
Diversas doenças sistêmicas, o uso de medicamentos ou quadros de desnutrição apresentam manifestações bucais. Os dentistas possuem um papel-chave no reconhecimento, indicação e tratamento precoce, já que muitas vezes serão os primeiros doutores destes pacientes e podem contribuir significativamente com os profissionais da área médica.
Os Quadros 1 a 3 apresentam as doenças gengivais que são induzidas pela placa dentária. O Quadro 4 apresenta as lesões gengivais não induzidas pela placa dentária. O Quadro 5 apresenta as doenças periodontais como manifestação das doenças sistêmicas. Muitas manifestações ou doenças sistêmicas expressam sinais na gengiva ao redor dos dentes (provocando sangramento, inflamação e crescimento – conhecido como gengivite) ou no tecido que sustenta os elementos dentários (sangramento e inflamação – conhecido como periodontite).
QUADRO 1 – DOENÇAS GENGIVAIS MODIFICADAS PELOS FATORES SISTÊMICOS
Associadas ao sistema endócrino
- Gengivite associada à puberdade.
- Gengivite associada ao ciclo menstrual.
- Gengivite associada à gravidez.
- Gengivite associada ao diabetes mellitus.
Associadas às discrasias sanguíneas
- Gengivite associada à leucemia.
- Outras.
QUADRO 2 – DOENÇAS GENGIVAIS MODIFICADAS POR MEDICAMENTOS
- Doenças gengivais induzidas por drogas.
- Crescimento gengival influenciado por drogas.
- Gengivite influenciada por drogas.
- Gengivite associada aos contraceptivos orais.
- Outras.
QUADRO 3 – DOENÇAS GENGIVAIS MODIFICADAS PELA DESNUTRIÇÃO
- Gengivite por deficiência de ácido ascórbico.
- Outras.
QUADRO 4 – LESÕES GENGIVAIS NÃO INDUZIDAS PELA PLACA
Doenças gengivais de origem bacteriana Doenças gengivais de origem viral
- Infecções pelo herpesvírus.
- Gengivoestomatite herpética primária.
- Herpes oral recorrente.
- Infecções por varicela-zoster.
- Outras.
Doenças gengivais de origem fúngica
- Infecções por Candida spp.
- Eritema gengival linear.
- Histoplasmose.
- Outras.
Lesões gengivais de origem genética
- Fibromatose gengival hereditária.
- Outras.
Manifestações gengivais de condições sistêmicas
- Desordens mucocutâneas.
- Líquen plano.
- Penfigoide.
- Pênfigo vulgar.
- Eritema multiforme.
- Lúpus eritematoso.
- Induzidas por drogas.
- Outras.
Reações alérgicas
- Materiais dentários restauradores
Reações atribuídas aos:
- Cremes dentários/dentifrícios.
- Enxaguatórios bucais/colutórios.
- Aditivos de gomas de mascar.
- Alimentos.
- Outras.
Lesões traumáticas (de fato, iatrogênicas, acidentais)
- Injúria química.
- Injúria física.
- Injúria térmica.
Reações de corpo estranho
- Nenhuma das já especificadas.
QUADRO 5 – PERIODONTITE COMO MANIFESTAÇÃO DAS DOENÇAS SISTÊMICAS
Associada com desordens hematológicas
- Neutropenia adquirida.
- Leucemias.
- Outras.
Associadas com desordens genéticas
- Neutropenia familiar e cíclica.
- Síndrome de Down.
- Síndrome da deficiência de adesão leucocitária.
- Síndrome de Papillon-Lefèvre.
- Síndrome de Chediak-Higashi.
- Síndromes da histiocitose.
- Doença de armazenamento do glicogênio.
- Agranulomatose genética infantil.
- Síndrome de Cohen.
- Síndrome de Ehlers-Danlos (tipos IV e VIII).
- Hipofosfatasia.
- Outras.
TUMORES BENIGNOS DA CAVIDADE BUCAL
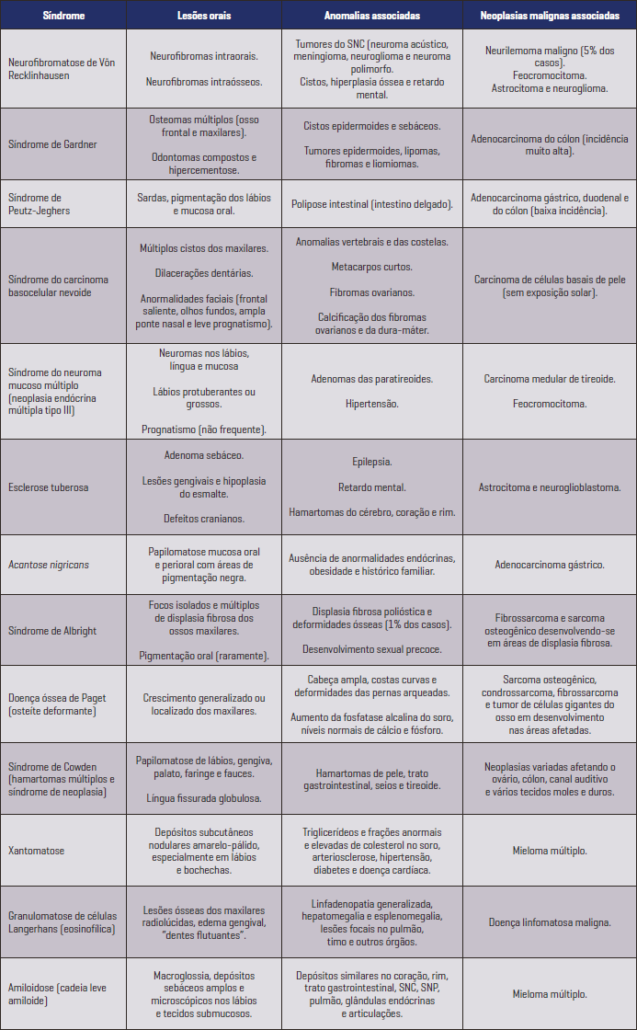
A cavidade oral e a face também podem fornecer evidência de malignidade em algum outro lugar do corpo, com uma variedade de sinais e sintomas que podem servir como índice de malignidade interna. A Tabela 1 resume as síndromes que estão associadas aos tumores orais benignos.
TABELA 1 – SÍNDROMES NAS QUAIS TUMORES BENIGNOS ESTÃO ASSOCIADOS À PREDISPOSIÇÃO PARA MALIGNIDADE INTERNA
DOENÇAS SISTÊMICAS E SEUS POSSÍVEIS ESTADOS INFLAMATÓRIOS LIGADOS ÀS DOENÇAS GENGIVAIS E PERIODONTAIS
Diabetes mellitus
O diabetes é um fator de risco para a gengivite e periodontite. Comparados aos indivíduos sem diabetes, o risco de perda óssea e perda de inserção dentária é três vezes maior. Este risco só é reduzido quando existe controle glicêmico no paciente com diabetes tipo-2. O diabetes anula os mecanismos de aderência neutrofílica, quimiotaxia e fagocitose, facilitando a persistência bacteriana na bolsa periodontal e aumentando a destruição periodontal. Ainda, pode haver uma hiper-resposta no fenótipo monócito e macrófago, aumentando a produção de citocinas pró-inflamatórias e mediadores. Por fim, há os produtos finais de glicação avançada (AGE) com efeitos em outros órgãos do sistema, também refletidos no periodonto. Como os níveis de colagenase e metaloproteinase da matriz também aumentam, a cicatrização dos tecidos e das feridas dentro do periodonto fica prejudicada.
Comorbidades entre a periodontite e o diabetes incluem: hipertensão, obesidade, dislipidemia, estresse oxidativo, inflamação sistêmica, espessamento da parede arterial, disfunção endotelial, rigidez arterial, doença cardiovascular e eventos como morte cardiovascular
Obesidade
O tecido adiposo, além de armazenar triglicérides, funciona como reservatório de hormônios que secretam fatores imunomodulatórios e aumentam a resistência à insulina – o que favorece o estado inflamatório e a doença periodontal. Ainda, há dificuldade em se conseguir bloqueio anestésico regional efetivo e questões relacionadas à segurança da sedação intravenosa. Os adipócitos produzem leptina (controle da massa de gordura, metabolismo ósseo), adiponectina (metabolismo da glicose e dos lipídeos) e resistina (resistência à insulina), que influenciam em conjunto o estado inflamatório. As adipocinas secretadas pelos adipócitos favorecem a infiltração de macrófagos, que ficam aprisionados neste tecido, prontos para a ação.
Doença cardiovascular
Indivíduos com perda de inserção periodontal (> 10% dos locais com mais de 3 mm) e com ausência dentária significativa possuem mais chance de doença cardíaca coronária do que os grupos-controle. Ainda, existe uma associação entre a doença periodontal severa e o espessamento da carótida. A presença de anticorpos para a bactéria oral Campylobacter rectus aumenta em duas vezes o risco de arteriosclerose subclínica. Quando existe uma alta titulação para C. rectus e P. micros no organismo, a prevalência de arteriosclerose dobra. Pessoas com número menor de dentes (< 25 unidades) possuem mais risco de doença cardíaca; e o risco relativo para doença cardíaca fatal aumenta com a perda dentária. A espessura média da placa na carótida é maior em indivíduos com perda óssea periodontal severa (acima dos 50% na radiografia). A carga periodontal cumulativa é proporcional à espessura da parede da carótida na região íntima-média.
Estresse
O estresse causa doença periodontal por dois mecanismos:
a) Descontrole do sistema imune (eixo hipotálamo-pituitáriaadrenal).
b) Modificação comportamental (por exemplo, tabagismo, consumo de álcool, higiene bucal ruim, dificuldade de concentração, padrões alterados de sono, desnutrição etc.).
Os efeitos são o aumento dos níveis de glicocorticoides; níveis elevados de catecolaminas, gerando hiperglicemia, impedindo a função neutrofílica e a fase inicial da cicatrização; redução do hormônio de crescimento, diminuindo o reparo tecidual; alteração no perfil das citocinas, dificultando a chegada de macrófagos e fibroblastos; menor nível de metaloproteinases (redução da remodelação no sítio da ferida); menos células naturais killer (diminuindo a capacidade do hospedeiro em montar uma resposta imune adequada aos patógenos periodontais); e alteração no perfil Th1/Th2 (aumentado a suscetibilidade à doença periodontal).
Os resultados serão uma cicatrização ruim da ferida frente às terapias periodontais convencionais e o aumento da severidade da doença nos pacientes.
Doenças mentais
A análise do sangue de indivíduos com depressão mostra níveis elevados de interleucina-6, interleucina-8, TNF-alfa e proteínas da fase aguda. O possível mecanismo que liga a neuroinflamação às doenças mentais seria explicado pela liberação de substâncias nocivas dos microrganismos, que extravasariam a barreira intestinal e migrariam para o cérebro. Lá, as micróglias se comportariam como macrófagos M1 (pró-inflamatórios). Substâncias como interleucina-1 beta e TNF-alfa aumentariam os níveis de fator p38MAPK, que aumentaria a função das bombas de recaptação de serotonina, dopamina e noradrenalina, alterando o humor dos pacientes.
Outro mecanismo interessante seria a exposição infantil precoce aos fatores de risco ambientais para doenças mentais. Com o eixo hipotálamo-pituitária-adrenal desregulado, além da liberação de cortisol, a função dos receptores para glicocorticoides ficaria reduzida, gerando impedimento cognitivo.
Tabagismo
Os efeitos do cigarro no organismo humano são bem conhecidos. Na cavidade bucal, o uso do cigarro aumenta de duas a oito vezes mais o risco de perda óssea e periodontal, dependendo da severidade da doença e do número de cigarros consumido por dia. O cigarro impede os mecanismos da resposta imune. A nicotina gera efeito vasoconstritor nos tecidos gengivais, impedindo o fluxo sanguíneo adequado. O cigarro favorece o acúmulo da placa dentobacteriana, sendo também um fator de risco considerável no desenvolvimento do câncer bucal. Qualquer procedimento bucal cirúrgico e regenerativo em fumantes ativos tem grande chance de insucesso. Entretanto, evidências preliminares sugerem que pacientes ao desistirem de fumar respondem à terapia bucal cirúrgica e não cirúrgica de modo semelhante aos indivíduos que nunca fumaram.
Síndrome da imunodeficiência adquirida
As manifestações bucais relatadas nestes pacientes são: candidíase bucal e esofágica, candidíase pseudomembranosa, candidíase eritematosa, queilite angular, candidíase hiperplásica, leucoplasia pilosa, sarcoma de Kaposi e úlceras aftosas extensas. A taxa de sobrevivência em pacientes soropositivos melhorou e isso aumentou o desenvolvimento de doenças bucais crônicas, como a periodontite. Três categorias são identificadas: eritema gengival linear, doenças ulcerativas necrosantes e periodontite crônica do adulto com progressão potencializada.
Osteoporose
A osteoporose pode ser um fator de risco para a progressão da doença periodontal, já que ambos são processos que reabsorvem o osso. Outro aspecto relevante constitui a terapia de reposição hormonal em mulheres pós-menopausa, fazendo uso de bifosfonatos intravenosos. Fatores pró-inflamatórios liberados na periodontite, como TNF-alfa, IL-1 e IL-6, também são observados nos mecanismos de reabsorção e formação óssea, já que o tecido ósseo também produz as células do sistema imune.
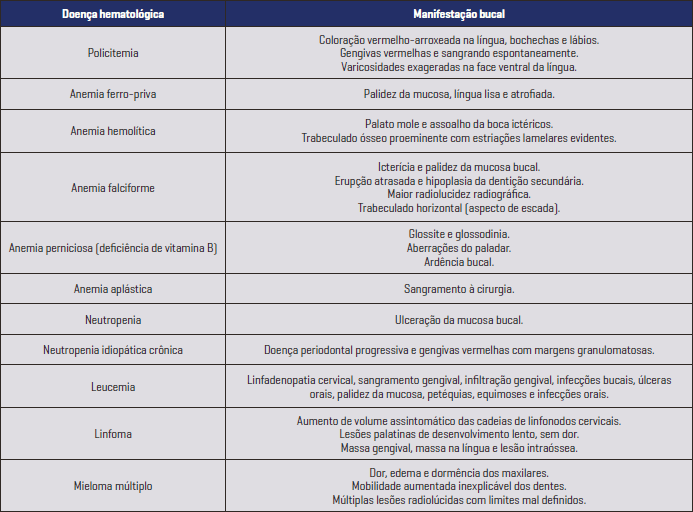
Doenças hematológicas
TABELA 2 – DOENÇAS HEMATOLÓGICAS E MANIFESTAÇÕES BUCAIS
Distúrbios endócrinos
Doenças adrenais (cushing): pacientes sob terapia crônica com glicocorticoides possuem diminuição do colágeno subcutâneo (pele mais fina) e na produção de outras proteínas intracelulares pelos fibroblastos, levando ao sangramento, equimose facilitada e possíveis defeitos nas paredes dos pequenos vasos sanguíneos. O reparo dos defeitos é prejudicado, com formação menos vigorosa da cicatriz e mais lenta do que nos indivíduos normais.
Doenças tireoidianas: no hipertireoidismo, são observadas exoftalmias, bócio, alteração na movimentação palpebral e defeitos oculomotores. No hipotireoidismo, são observados mixedema facial, língua aumentada e voz rouca.
Doenças respiratórias
Nas infecções respiratórias das vias superiores, existem máculas eritematosas redondas no palato mole. Na rinite, o uso de descongestionantes e anti-histamínicos pode estar associado à secura bucal. O aumento da candidíase pode ser visto em usuários de corticosteroide tópico. Na sinusite, pode haver dor envolvendo mais de um quadrante maxilar. Nas infecções orofaringeanas, os pacientes podem apresentar dor de garganta, herpangina e doença mão-pé-boca.
Nas infecções respiratórias das vias inferiores, pacientes asmáticos podem demonstrar candidíase, diminuição do fluxo salivar, aumento de cálculo, aumento da gengivite, aumento da doença periodontal, aumento da incidência de cárie e efeitos adversos da terapia ortodôntica. A doença pulmonar obstrutiva crônica pode ser exacerbada pelo Streptococos viridans.
A placa dentária e a doença periodontal inflamatória podem contribuir para o início ou progressão de certas doenças pulmonares e pela microaspiração das secreções orofaríngeas que contêm bactérias.