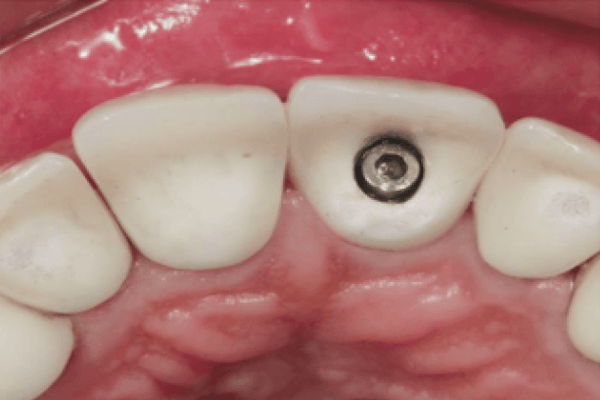
Para que os implantes cumpram suas funções, é necessário que alguns passos sejam realizados antes da cirurgia, sendo o planejamento um fator muito importante na prótese sobre implante.
Apresentação
A partir desta edição, a ImplantNews vai trazer para seus leitores o conteúdo do e-book “Conceitos de prótese sobre implante”. Trata-se de uma obra desenvolvida por professores e alunos do curso de pós-graduação do Instituto de Ciência e Tecnologia (ICT) da Unesp, campus de São José dos Campos, durante a disciplina de Reabilitação com Implantes Osseointegrados. A obra foi organizada em seis capítulos diferentes e será publicada na ImplantNews em forma de fascículos, respeitando essa mesma divisão.
O leitor mais atento vai perceber que o e-book serve tanto como um ponto de partida para os profissionais que estão iniciando sua trajetória na Prótese Dentária, como também para a referência dos especialistas mais experientes em seu exercício de atualização permanente.
Tive a enorme satisfação de participar deste trabalho – assim como muitos outros – ao lado de competentíssimos colegas docentes da Unesp que acompanho desde o início de sua formação. Ou seja, “Conceitos de prótese sobre implante” é também uma obra que conecta diferentes gerações de alunos e professores. Agradeço aos organizadores e colaboradores por compartilharem o fruto desta iniciativa com os leitores da ImplantNews em todo o Brasil.
Confira, a seguir, a primeira parte deste e-book que trata da origem histórica do implante osseointegrado e faz um sobrevoo das técnicas mais utilizadas atualmente. Boa leitura.
Organizadores:
João Paulo Mendes Tribst, Lafayette Nogueira Junior, Marco Antonio Bottino, Nathália de Carvalho Ramos e Rodrigo Máximo de Araújo.
Conceitos de prótese sobre implante: Introdução à Implantodontia
Joyce Roma Correia dos Santos Siqueira
Departamento de Materiais Dentários e Prótese Dentária – ICT-Unesp.
Orcid: 0000-0002-6733-1643
Rita Maria Morejon Rodriguez
Departamento de Materiais Dentários e Prótese Dentária – ICT-Unesp.
Orcid: 0000-0002-4218-1079.
Marco Antonio Bottino
Departamento de Materiais Dentários e Prótese Dentária – ICT-Unesp.
Orcid: 0000-0003-0077-3161.
Nathália de Carvalho Ramos
Faculdade de Odontologia da Universidade de São Francisco.
Orcid: 0000-0002-0977-5350.
Guilherme Scalzer da Rocha Lopes
ICT-Unesp.
Orcid: 0000-0002-4310-0082.
João Paulo Mendes Tribst
Departamento de Odontologia, Odontologia Restauradora – Universidade de Taubaté.
Orcid: 0000-0002-5412-3546.
Lafayette Nogueira Junior
Departamento de Materiais Dentários e Prótese Dentária – ICT-Unesp.
Orcid: 0000-0001-8443-6722.
Rodrigo Máximo de Araújo
Departamento de Materiais Dentários e Prótese Dentária – ICT-Unesp.
Orcid: 0000-0002-9084-0585.
Resumo
A reabilitação com próteses dentárias é relatada há milhares de anos. Cientistas de todos os tempos tentaram implantar metais no alvéolo para restituir dentes perdidos utilizando diversas técnicas, mas somente em 1952 o professor Per-Ingvar Brånemark e colaboradores iniciaram os estudos do conceito de próteses tecido-integradas. Os estudos revelaram a íntima conexão entre osso, medula e compartimentos de tecido articular, enquanto estudos subsequentes de regeneração óssea medular enfatizaram a próxima conexão funcional entre medula e osso no reparo de defeitos ósseos. A partir destes achados, em 1960, os pesquisadores começaram uma série de estudos in vivo de longo prazo com o intuito de avaliar implantes de titânio com o desenho de parafuso, e, logo no início, os resultados sugeriram fortemente a possibilidade de osseointegração. Assim, em 1965, foram reabilitados os primeiros pacientes com implantes de titânio. Para a osseointegração ocorrer, é necessária uma estabilidade primária (resistência máxima ao movimento de um determinado implante no final da inserção) seguida da estabilidade secundária, que aumenta com a osseointegração. A estabilidade total é a soma das estabilidades primárias e secundárias. Os implantes são amplamente utilizados nas reabilitações de rebordos parciais ou totalmente edêntulos, pois oferecem vantagens funcionais e biológicas quando comparados às próteses fixas e removíveis convencionais. Porém, para que os implantes cumpram com todas as funções destinadas, é necessário que alguns passos sejam realizados antes da cirurgia propriamente dita, sendo o planejamento um fator muito importante e determinante para o sucesso da osseointegração e estética da prótese.
Palavras-chave – Implantodontia; Osseointegração; Planejamento protético.
Abstract
Rehabilitation with dental prostheses has been reported for thousands of years. Scientists of all times tried to implant metals in the alveolus to restore lost teeth using various techniques, but it was not until 1952 that Professor Per-Ingvar Brånemark and collaborators began studying the concept of tissue-integrated prosthesis. The studies revealed the close connection between bone, marrow, and joint tissue compartments, while subsequent studies of bone marrow regeneration emphasized the close functional connection between marrow and bone in the repair of bone imperfections. Based on these findings, in 1960 the researchers began a series of long-term in vivo studies in order to study titanium implants with screw design, consequently the results strongly suggested the possibility of osseointegration and in 1965 first patients were rehabilitated with titanium implants. For osseointegration to occur, primary stability (maximum resistance to movement of a given implant at the end of insertion) is necessary, followed by secondary stability, which increases with osseointegration, as total stability is the sum of primary and secondary ones. Implants are widely used in the rehabilitation of partially or totally edentulous ridges, as they offer functional and biological advantages when compared to conventional fixed and removable prostheses. However, for the implants to fulfill all their intended functions, some steps need to be taken before the surgery itself, with planning being a very important and determining factor for the success of the osseointegration and aesthetics of the prosthesis.
Key words – Implantology; Osseointegration; Prosthetic planning.
Referências
- Maggiolo J. Manuel de l’art dentaire (Manual of dental art). France: C Le Seure, 1809.
- Harris LM. An artificial crown on a leaden root. Dent Cosmos 1887;55:433.
- Lambotte New instruction for the banding of bone: “banding with a screw”. J C Ann Soc Belge Chir 1909;9:113.
- Greenfield EJ. Implantation of artificial crown and bridge abutments. Int J Oral Implantol 1991;7(2):63-8.
- Strock AE. Experimental work on a method for replacement of missing teeth by the direct implantation of a metal support into the alveolus. Am J Orthod Oral Surg 1939;25:467.
- Bothe RT, Beaton LE, Davenport HA. Reaction of bone to multiple metallic implants. Surgery, Gynecology and Obstetrics 1940;71:598-602.
- Strock AE, Strock MS. Further studies on the implantation of inert metal for tooth replacement. The Alpha Omegan 1949;43:107-10.
- Brånemark PI. Osseointegration and its experimental background. J Prosthet Dent 1983;50(3):399-410. https://doi.org/10.1016/s0022-3913(83)80101-2
- Brånemark PI, Engstrand P, Ohrnell LO, Gröndahl K, Nilsson P, Hagberg K et al. Brånemark Novum: a new treatment concept for rehabilitation of the edentulous mandible. Preliminary results from a prospective clinical follow-up study. Clin Implant Dent Relat Res 1999;1(1):2-16.http://doi.org/10.1111/j.1708-8208.1999.tb00086.x
- Szmukler-Moncler S, Testori T, Bernard JP. Etched implants: a comparative surface analysis of four implant systems. J Biomed Mater Res B Appl Biomater 2004;69(1):46-57. http://doi.org/10.1002/jbm.b.20021
- da Cunha HA, Francischone CE, Filho HN, de Oliveira RC. A comparison between cutting torque and resonance frequency in the assessment of primary stability and final torque capacity of standard and TiUnite single-tooth implants under immediate loading. Int J Oral Maxillofac Implants 2004;19(4):578-85. https://pubmed.ncbi.nlm.nih.gov/15346756/
- MISCH C. Implantes dentais contemporâneos. Elsevier Brasil, 2011.
- Albrektsson T, Zarb GA. Determinants of correct clinical reporting. Int J Prosthodont 1998;11(5):517-21. https://pubmed.ncbi.nlm.nih.gov/9922743/
- Mezzomo E. Reabilitação oral contemporânea. Caracas: Amolca, 2010.
- Fugazzotto PA. Success and failure rates of osseointegrated implants in function in regenerated bone for 72 to 133 months. Int J Oral Maxillofac Implants 2005;20(1):77-83. https://pubmed.ncbi.nlm.nih.gov/15747677/
- Nunes MP, Nunes LFP, Nunes Filho DP. Caso clínico apresentado traz técnicas e conceitos para atingir resultados de excelência no equilíbrio entre estética branca e vermelha na região anterior. Revista ImplantNewsPerio 2019;4(6).
- Elsayyad AA, Abbas NA, AbdelNabi NM, Osman RB. Biomechanics of 3-implant-supported and 4-implant-supported mandibular screw-retained prostheses: a 3D finite element analysis study. J Prosthet Dent 2020;124(1):68.e1-68.e10. http://doi.org/10.1016/j.prosdent.2020.01.015
- Brånemark PI, Svensson B, van Steenberghe D. Ten-year survival rates of fixed prostheses on four or six implants ad modum Brånemark in full edentulism. Clin Oral Implants Res 1995;6(4):227-31. https://doi.org/10.1034/j.1600-0501.1995.060405.x
- Malo P, de Araújo Nobre M, Lopes A, Moss SM, Molina GJ. A longitudinal study of the survival of all-on-4 implants in the mandible with up to 10 years of follow-up. J Am Dent Assoc 2011;142(3):310-20. http://doi.org/10.14219/jada.archive.2011.0170
- Bhering CL, Mesquita MF, Kemmoku DT, Noritomi PY, Consani RL, Barão VA. Comparison between all-on-four and all-on-six treatment concepts and framework material on stress distribution in atrophic maxilla: a prototyping guided 3D-FEA study. Mater Sci Eng C Mater Biol Appl 2016;69:715-25. http://doi.org/10.1016/j.msec.2016.07.059
- Shah K, Yilmaz B, McGlumphy E. Fabrication of a mandibular implant-supported overdenture with a new attachment system: a review of current attachment systems. Int J Prosthodont 2017;30(3):245-7. http://doi.org/10.11607/ijp.5068
- Bakke M, Holm B, Gotfredsen K. Masticatory function and patient satisfaction with implant-supported mandibular overdentures: a prospective 5-year study. Int J Prosthodont 2002;15(6):575-81. https://pubmed.ncbi.nlm.nih.gov/12475165/
- Awad MA, Rashid F, Feine JS. Overdenture effectiveness study team consortium. The effect of mandibular 2-implant overdentures on oral health-related quality of life: an international multicentre study. Clin Oral Implants Res 2014;25(1):46-51. http://doi.org/10.1111/clr.12205
- Zou D, Wu Y, Huang W, Wang F, Wang S, Zhang Z et al. A 3-year prospective clinical study of telescopic crown, bar, and locator attachments for removable four implant-supported maxillary overdentures. Int J Prosthodont 2013;26(6):566-73. http://doi.org/10.11607/ijp.3485