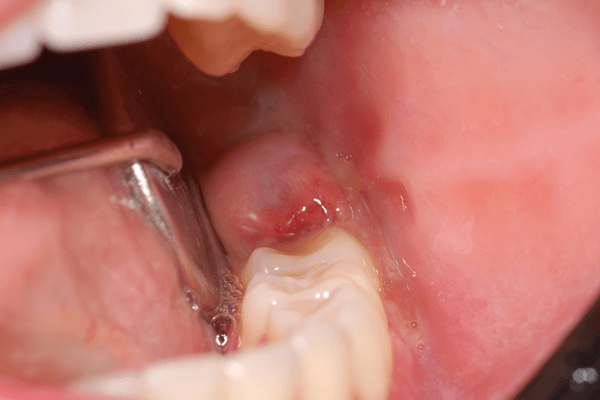
Marco Bianchini apresenta caso clínico para ilustrar o tratamento da pericoronarite na distal de um segundo molar inferior, após a exodontia do terceiro molar incluso.
A pericoronarite é uma infecção do capuz pericoronal, que pode ocorrer em qualquer idade e em qualquer elemento dentário, pois está relacionada com a erupção de dentes decíduos ou permanentes. A pericoronarite é considerada uma lesão aguda do periodonto1-2 e é mais comumente associada à erupção de terceiros molares mandibulares. A vulnerabilidade a essa condição é substancial no período entre 16 e 30 anos de idade, com incidência máxima entre 21 e 25 anos, durante o período mais comum de erupção do terceiro molar inferior.
De acordo com a Academia Americana de Periodontologia, lesões agudas do periodonto são condições clínicas de início rápido que envolvem o periodonto ou estruturas associadas e podem ser caracterizadas por dor ou desconforto, destruição de tecidos e infecção1-2, necessitando muitas vezes de atendimentos de urgência.
A posição dos terceiros molares semierupcionados na mandíbula e sua anatomia, com fissuras profundas oclusais, favorecem o acúmulo de biofilme e restos alimentares ao redor do dente, o que geralmente acaba deflagrando essa lesão aguda do periodonto, denominada pericoronarite. Isto ocorre porque os terceiros molares inferiores, frequentemente, já se encontram no ramo ascendente mandibular, inclinados para mesial e circundados por uma mucosa alveolar frouxa e não queratinizada, que predispõem o aparecimento da pericoronarite.
Estas características anatômicas na região dos terceiros molares inferiores e até mesmo dos segundos molares inferiores (quando os terceiros molares já foram extraídos) dificultam a remoção natural do biofilme pela autolimpeza ou a própria remoção mecânica, que deveria ser feita pelos pacientes. Além disso, o edema resultante da pericoronarite pode gerar traumas com dentes do arco antagônico, podendo ocasionar trismo e a consequente limitação de abertura bucal, o que agrava ainda mais estas situações pela dificuldade de acesso para higienização.
O tratamento inicial da pericoronarite consiste no combate ao agente etiológico e à sintomatologia, através de métodos não invasivos de remoção e controle do biofilme. Geralmente, esta terapia consiste no debridamento do biofilme e remoção de agentes estranhos encontrados sob o capuz que envolve a coroa do dente. Este debridamento nada mais é do que a raspagem, limpeza e irrigação com soluções antissépticas do elemento dental envolvido. Obviamente, se tivermos um comprometimento sistêmico do paciente, uma antibioticoterapia deverá ser prescrita.
Após concluído o tratamento da fase aguda, deve-se realizar uma reavaliação para definir se o dente será mantido ou extraído. A quantidade abundante de mucosa ceratinizada (mais de 1 cm por distal) favorece a manutenção do dente na arcada, pois pode-se realizar uma cirurgia de cunha distal3 para remover este tecido mole exacerbado em forma de cunha. Este procedimento cirúrgico expõe a parte distal do dente que estava coberta, facilitando a autolimpeza por parte do paciente e favorecendo os controles profissionais periódicos, proporcionando a manutenção do dente na arcada.
Para ilustrar o tratamento da pericoronarite, demonstraremos aqui um caso clínico bastante interessante, no qual a pericoronarite ocorreu na distal de um segundo molar inferior, após a exodontia do terceiro molar incluso, adjacente ao dente que sofreu a pericoronarite. As Figuras 1 a 9 ilustram este caso.
O caso clínico aqui ilustrado aponta para um resultado promissor com a manutenção do dente na arcada. Entretanto, vale lembrar que uma pericoronarite mal tratada ou que recorra frequentemente pode levar à infecção para planos faciais mais profundos, podendo evoluir até mesmo para uma bacteremia. Assim, a escolha do tratamento definitivo deve ser feita com muita responsabilidade, para evitar problemas futuros.
Apesar da cunha distal ser um excelente recurso para se tratar a pericoronarite, em muitas situações, especialmente quando não há um tecido ceratinizado em quantidade suficiente para que a cicatrização ocorra sem a possibilidade de recidivas, a exodontia será a melhor terapia de escolha4.
Referências
- Herrera D, Retamal‐Valdes B, Alonso B, Feres M. Acute periodontal lesions (periodontal abscesses and necrotizing periodontal diseases) and endo‐periodontal lesions J Clin Periodontol 2018;45(suppl.20):78-94.
- Caton JG, Armitage G, Berglundh T, Jepsen ILCCS, Kornman KS, Mealey BL et al. A new classification scheme for periodontal and peri‐implant diseases and conditions – introduction and key changes from the 1999 classification. J Clin Periodontol 2018;45(suppl.20):1-8.
- Johnson TM, Herold RW, Akers JA, DiPirro DA, Berridge JP, McGary RT. Decisions before incisions: technique selection for the distal wedge procedure. Clin Adv Periodontics 2020;10(2):94-102.
- Galvão EL, da Silveira EM, de Oliveira ES, da Cruz TMM, Flecha OD, Falci SGM et al. Association between mandibular third molar position and the occurrence of pericoronitis: a systematic review and meta-analysis. Arch Oral Biol 2019;107:104486 (DOI:10.1016/j.archoralbio.2019.104486). Epub 2019 Jul 25.

Professor associado II do departamento de Odontologia da Universidade Federal de Santa Catarina (UFSC); autor dos livros “O Passo a Passo Cirúrgico na Implantodontia” e “Diagnóstico e Tratamento das Alterações Peri-Implantares”.